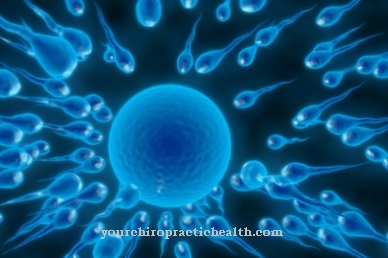
Det Befrugtning in vitro er også som Befrugtning i glasset kendt og svarer til en af de vigtigste metoder til kunstig insemination, hvor lægen fjerner ægceller fra en kvinde under hormonstimulering, som bringes i kontakt med mandens sæd i et reagensglas.
Efter befrugtning dyrkes de befrugtede ægceller i en inkubator og overføres tilbage til moderen den anden eller femte dag, der bærer det dannede foster med en sandsynlighed på mellem 20 og 40 procent. Ud over risikoen ved en operation tager moderen også in vitro-befrugtning bivirkningerne af hormonbehandling og risikerer også hendes partnerskab, da mislykkede kunstige insemineringsbehandlinger ud over depression udgør en stor byrde for partnerskabet.
Hvad er in vitro-befrugtning?

Lægen forstår in vitro-befrugtning at være en proces med kunstig insemination. Metoden har eksisteret siden 1960'erne og 1970'erne, hvor nobelprisvinderen Robert Edwards og hans kollega Patrick Steptoe lagde grundlaget for metoden. I Tyskland er der visse krav til optagelse i in vitro-befrugtningsbehandling.
For eksempel skal ægtefællerne have haft ubeskyttet seksuel omgang regelmæssigt i et år uden at være i stand til at indlede en graviditet. I det mundtlige område er in vitro-befrugtningsprocessen også kendt som befrugtning i glasset. Dette udtryk henviser til den klassiske form af metoden, hvori sædcellerne bringes i kontakt med æggecellen i et reagensglas, og det befrugtede æg overføres tilbage til moderen.
I Tyskland er der i øjeblikket over 100 specialcentre til in vitro-befrugtning, der gennemfører mere end 50.000 behandlinger om året til individuelle behandlingsomkostninger på omkring 4.000 euro. Gifte par mellem 25 og 40 år kan dele omkostningerne gennem sundhedsforsikringsselskabet. Ugifte par skal betale de fulde omkostninger ud af deres egen lomme.
Funktion, effekt & mål
Befrugtning in vitro er beregnet til at hjælpe par med at opnå deres ønske om at få børn, hvis befrugtning på konventionel måde ikke lykkes. I begyndelsen af behandlingen opnås sædceller og ægceller. Partnerens genetiske sammensætning kontrolleres først for fejl for at udelukke arvelige sygdomme for de senere fostre.
I løbet af den såkaldte nedregulering lukkes moderens ovaries egen aktivitet med medicin for at kunne opnå endnu flere æg gennem den efterfølgende administration af hormoner. Hormonerne gives normalt i form af FSH-præparater, der injiceres under huden i løbet af en periode på ca. 11 dage og tillader flere ægceller at modne. Fra cyklusens sjette dag observeres ægcellerne normalt ved hjælp af ultralyd, idet der træffes beslutning om en bestemt indsamlingsdag den niende dag afhængigt af resultaterne af denne observation.
På samme tid kontrolleres mandens sæd for mobilitet, densitet og bakterier. Ved at indgive hormonet HCG udløser de behandlende læger ægløsning. Læger punkterer folliklerne transvaginalt og fjerner således follikulær væske. Samtidig opnås sædcellerne ved onani eller mikrosurgiske indgreb. Æggecellerne opnået ved punktering befrugtes derefter med sæden opnået på denne måde. Der findes fire metoder til dette, hvor den klassiske metode svarer til spontan befrugtning i reagensglaset.
Hvis sædkvaliteten er nedsat, kan befrugtning dog også finde sted ved hjælp af en pipette, der er indsat i den vedhæftede æggecelle. De befrugtede ægceller dyrkes i et glas, anbringes i en inkubator og underkastes kvalitetstest. Ideelt set finder embryooverførslen af to befrugtede ægceller sted den anden eller femte dag efter befrugtning. Cirka to uger efter punkteringen udføres en graviditetstest, som, hvis in vitro-befrugtning er vellykket, opnår et tilsvarende positivt resultat.
Risici, bivirkninger og farer
Fødselsraten efter in vitro-befrugtning er relativt lav. Det er mellem 20 og 40 procent og afhænger stærkt af morens alder, det tidspunkt, hvor æggecellen blev fjernet, og det samlede antal befrugtede ægceller. Da æggecellerne fjernes i løbet af en operation, er in vitro-befrugtning forbundet med alle de tilknyttede risici for kvinder.
Disse risici inkluderer især infektion og komplikationer forårsaget af skade på indre organer. Fortsat hormonbehandling kan have bivirkninger såsom vægtøgning, svære humørsvingninger, ødemer eller en øget risiko for hjerteanfald for moren. Graviditeter med høj risiko kan også tænkes gennem in vitro-befrugtning. Da disse udgør sundhedsmæssige farer for både mor og fostre, har tyske specialcentre og klinikker tilladelse til at overføre maksimalt tre befrugtede æg tilbage til moren, hvilket holder risikoen for flere graviditeter lav.
De psykologiske konsekvenser af behandlingen bør ikke undervurderes. Især mislykket in vitro-befrugtning kan udløse alvorlig depression og forårsage problemer i forhold. I individuelle tilfælde bryder partnerskabet op med behandlingen. En juridisk og etisk særegenhed ved befrugtningsmetoden er spørgsmålet om, hvor overflødige ægceller befrugtes på denne måde.
Drab er ulovligt i Tyskland på grund af embryo-beskyttelsesloven. Det samme gælder overførslen af de befrugtede ægceller til etnisk kontroversielle embryoeksperimenter. Derfor bevarer klinikkerne normalt de befrugtede ægceller for at holde dem til en opfølgende behandling på et senere tidspunkt i livet.






.jpg)
.jpg)
.jpg)