I myelosuppression der opstår skader på knoglemarven, som enten er midlertidig eller kronisk. Som et resultat nedsættes syntesen af blodlegemer. Dette reducerer antallet af producerede blodlegemer, således at forskellige lidelser udvikler sig. I adskillige tilfælde forekommer myelosuppression som en bivirkning af kemoterapi.
Myelosuppression forårsager skade på knoglemarven, som enten er midlertidig eller kronisk. Som et resultat nedsættes syntesen af blodlegemer. Dette reducerer antallet af producerede blodlegemer, således at forskellige lidelser udvikler sig. I adskillige tilfælde forekommer myelosuppression som en bivirkning af kemoterapi.
Hvad er myelosuppression?

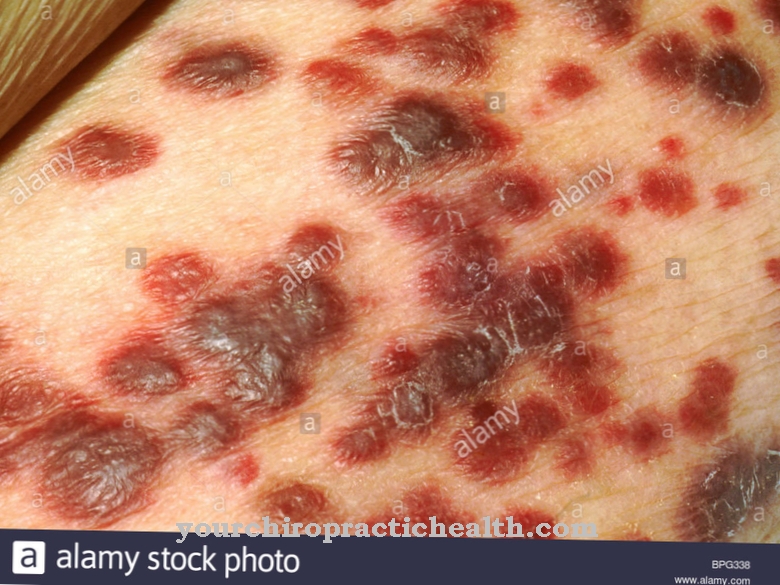
Myelosuppression har en række symptomer. De vigtigste symptomer er anæmi, neutropeni og thrombocytopeni.
© designua - stock.adobe.com
Det myelosuppression bliver i nogle tilfælde synonym Knoglemarvshæmning eller Knoglemarvsdepression hedder. Som en del af sygdommen forringes de sædvanlige processer i dannelse af blod (medicinsk betegnelse hæmopopies). Dette påvirker bloddannelsen, der finder sted i knoglemarven.
Som et resultat af den forstyrrede syntese af blodlegemer reduceres både hvide og røde blodlegemer. Derudover falder blodpladerne. Manglen på individuelle blodlegemer forårsager forskellige klager. Underskuddet i røde blodlegemer forårsager anæmi, mens manglen på hvide blodlegemer forårsager neutropeni såvel som leukopeni.
Trombocytopeni udvikler sig på grund af den nedsatte koncentration af blodplader i blodet. Immunsystemet og dets funktionalitet angreb stærkt af manglen på forskellige blodlegemer. Som et resultat lider den ramte person mere end gennemsnittet af infektionssygdomme, der svækker organismen yderligere og under visse omstændigheder fører til komplikationer.
Især øger det reducerede antal blodplader tendensen til blødning. På grund af anæmien falder patientens præstation. Derudover bliver de berørte mennesker hurtigere trætte. Dybest set er myelosuppression en sygdom, der udgør en trussel mod patienternes liv.
årsager
Årsagerne til udviklingen af myelosuppression er mangfoldige. I princippet er al skade på knoglemarven i stand til at udløse myelosuppression. Fordi som et resultat af læsioner på knoglemarven, er dannelsen af blod i nogle tilfælde betydeligt forstyrret, så myelosuppression kan udvikle sig. Skaden på knoglemarven er enten eksogen eller endogen. Eksogene årsager er for eksempel stråling eller kemoterapi samt strålesyge.
Nogle lægemidler beskadiger også knoglemarven. Dette er normalt en uønsket bivirkning. Intoleransreaktioner over for visse lægemidler forårsager agranulocytose i nogle tilfælde myelosuppression. Endogene årsager til udviklingen af myelosuppression er for eksempel kræftfremkaldelse af knoglemarven eller immuntrombocytopeni.
Derudover er forskellige patogener i stand til at forårsage myelosuppression. Fokus her er primært på specielle typer vira. Disse inficerer direkte knoglemarvsstamceller, for eksempel parvovira eller cytomegalovirus. Cytostatika kan også udløse sygdommen, da de har en myelotoksisk effekt. I modsætning til kræftceller bliver stamceller i knoglemarven ikke resistente over for cytostatika. De negative virkninger stiger med hver administration.
Symptomer, lidelser og tegn
Myelosuppression har en række symptomer. De vigtigste symptomer er anæmi, neutropeni og thrombocytopeni. Anæmi er, når koncentrationen af blodpigmentens hæmoglobin eller erythrocytter er for lav. Som et resultat reduceres kapaciteten til transport af ilt via blodet. I forbindelse med neutropeni falder andelen af granulocytter af neutrofil-typen under en bestemt grænseværdi. Ved trombocytopeni reduceres blodpladerne meget.
Diagnose & sygdomsforløb
Diagnosen myelosuppression er enten målrettet eller tilfældig, for eksempel gennem blodkontrol af lægen. Hvis en person lider af symptomerne, der er typiske for myelosuppression, anbefales lægehjælp og en undersøgelse. Først beskriver patienten alle symptomerne og de lægemidler, han har taget til lægen.
Klager såsom udmattelse, nedsat ydeevne og en øget modtagelighed for infektioner fører allerede mistanken til myelosuppression. I det andet trin bruges kliniske undersøgelser. Analyser af blodet er især relevante for diagnosen myelosuppression.
Hvis laboratorieundersøgelser viser anæmi, neutropeni og thrombocytopeni, kan myelosuppression diagnosticeres med relativ sikkerhed. Ved klassificering af resultaterne spiller også de af patienten beskrevne klager og andre omstændigheder en rolle. F.eks. Er kemoterapi en relativt klar indikation af myelosuppression og bekræfter diagnosen af sygdommen.
Komplikationer
Myelosuppression fører til forskellige klager og begrænsninger i hverdagen. Som regel lider de berørte dog af alvorlig udmattelse og træthed. Den reducerede ilttransport resulterer også i en stærkt reduceret modstandsdygtighed hos patienten, så han også kan miste bevidstheden i det videre sygdomsforløb.
Følsomheden over for forskellige infektioner og sygdomme øges også, så de berørte bliver syge oftere. Patientens livskvalitet falder markant på grund af myelosuppression. Det er ikke ualmindeligt, at symptomerne opstår, når forskellige medicin tages på samme tid.
Symptomerne kan reduceres ved at stoppe medicinen eller ved at erstatte medicinen med andre. Dette er især tilfældet med kemoterapi. Der er ingen yderligere komplikationer. Eksisterende skader på knoglerne kan derefter heles igen uden komplikationer i de fleste tilfælde.
I alvorlige tilfælde kræves der endvidere stamcelletransplantationer for at begrænse symptomerne. I det videre kursus er den pågældende også afhængig af behandlingen af den underliggende sygdom for at undgå følgeskader. Det er ikke ualmindeligt, at myelosuppression reducerer patientens forventede levetid.
Hvornår skal du gå til lægen?
Hvis personer, der gennemgår kemoterapi, oplever bivirkninger eller svækkelser, skal de konsultere en læge. Selvom de forskellige bivirkninger er kendte og forudsigelige, bør symptomerne stadig afklares. Målet er at vurdere omfanget og sikre, at det er inden for området, hvad der kan forventes. Myelosuppression kan dog forekomme hos mennesker, der ikke gennemgår kræftbehandling.
En læge skal præsenteres for udmattelse, et lavt modstandsdygtighedsniveau og et fald i normal fysisk ydeevne. Hvis der er ændringer i generelt velvære, bleg hud eller en øget modtagelighed for infektioner, er en læge påkrævet. Hvis hverdagslige forpligtelser kun kan udføres med vanskeligheder eller ikke længere i det nødvendige omfang, og hvis deltagelse i det sociale og samfundsmæssige liv falder, kræves handling.
Hvis træthed udvikler sig hurtigt, selv når du udfører lette opgaver, er der en sundhedsuregelmæssighed, der skal undersøges og behandles. Unormal adfærd og ændringer i adfærd, stærke humørsvingninger og ligegyldighed bør drøftes med en læge. Overdreven krav, apati og en ændring i vægt er tegn på en eksisterende sygdom. Hvis symptomerne vedvarer i flere uger, eller hvis de kontinuerligt øges i intensitet, er en læge forpligtet til at afklare årsagen.
Behandling og terapi
Myelosuppression kan behandles på forskellige måder. Hvis kemoterapi er triggeren til sygdommen, får patienten bestemte lægemidler på samme tid, der tilskynder til dannelse af nyt blod. På denne måde kan myelosuppression forkortes eller svækkes, hvis det er en akut episode.
I princippet er nyttiggørelse mulig med myelosuppression som et resultat af kemoterapi. Skaden på knoglemarven heles normalt fuldstændigt over tid. Et andet tilfælde er, når knoglemarvsstamcellerne er blevet irreversibelt ødelagt.
En sådan myeloabulation er ønskelig i nogle terapeutiske procedurer. En stamcelletransplantation kræves derefter for at genopbygge knoglemarven. En rettidig diagnose af myelosuppression med efterfølgende terapi spiller en vigtig rolle, da det er en livstruende sygdom.
Outlook og prognose
Prognosen for myelosuppresion er baseret på diagnosetidspunktet, patientens sammensætning og andre faktorer. Hvis årsagen til klagerne anerkendes tidligt, er prognosen generelt gunstig. Jo senere årsagen til det hæmolytiske syndrom identificeres, jo værre er udsigterne til bedring.
Symptomerne stiger relativt hurtigt i intensitet, og prognosen forværres. Levealderen uden terapi er 20 til 40 procent i det første år. Alvorlige komplikationer såsom pneumonitis forværrer chancerne for bedring. Livskvaliteten er begrænset af symptomerne og bivirkningerne af terapien.
Efter en vellykket behandling af myelosuppression forbedres trivsel gradvist. Kemoterapi kan forårsage permanent organskade og andre klager. I individuelle tilfælde fører sygdommen også til mentale problemer, og de syge udvikler angstlidelser eller depression. Prognosen for myelosuppresion foretages af den ansvarlige specialist. Han konsulterer symptomerne og det forrige sygdomsforløb. Prognosen justeres normalt kontinuerligt, altid i betragtning af den aktuelle udvikling af behandlingen.
forebyggelse
Forebyggende foranstaltninger består i at undgå de faktorer, der kan udløse myelosuppression. Ofte er der næsten intet alternativ, for eksempel når kemoterapi er nødvendigt. Myelosuppression forårsager skade på knoglemarven, som enten er midlertidig eller kronisk.
Som et resultat nedsættes syntesen af blodlegemer. Dette reducerer antallet af producerede blodlegemer, således at forskellige lidelser udvikler sig. I adskillige tilfælde forekommer myelosuppression som en bivirkning af kemoterapi.
Efterbehandling
I de fleste tilfælde er direkte eller specielle opfølgningsforanstaltninger ikke længere nødvendige for myelosuppression. Sygdommen kan normalt behandles relativt godt, så der ikke er yderligere komplikationer eller klager. Men jo tidligere myelosuppression detekteres, jo bedre er den videre sygdomsforløb normalt, så den berørte person ideelt set skal se en læge ved de første symptomer og tegn.
De fleste patienter med denne sygdom er afhængige af forskellige kosmetiske indgreb, der kan lindre og begrænse symptomerne. Disse skal muligvis gentages oftere, så en fuldstændig begrænsning af sygdommen ikke er mulig. I tilfælde af myelosuppression kan kontakt med andre patienter med sygdommen også være meget nyttig, da dette fører til en informationsudveksling, der kan gøre hverdagen lettere for den berørte person.
De fleste patienter har også brug for familiestøtte og hjælp under behandlingen. Kærlige og intensive diskussioner har også en positiv effekt på det videre forløb af myelosuppression og dermed også forhindrer psykologiske forstyrrelser eller depression. I nogle tilfælde reducerer myelosuppression forventet levetid for den berørte person.
Du kan gøre det selv
Myelosuppression kræver altid behandling. Medicinsk terapi kan understøttes af tilbageholdenhed og nøje overholdelse af medicinske retningslinjer.
Da sygdommen normalt forårsager alvorligt fysisk ubehag, giver det mening at tage naturlige smertestillende midler. Foruden te, der modvirker træthed og udmattelse, hjælper homøopatiske midler som præparater med arnica eller belladonna. Johannesurt og andre blide beroligende midler kan også lindre symptomerne og modvirke den nedsatte ydeevne. Derudover bør kosten ændres. I de første uger efter diagnosen gælder lette diæter og undgåelse af irriterende fødevarer og stimulanser af alle slags Moderat træning understøtter immunforsvaret og har en positiv effekt på helingsprocessen.
Derudover bør du regelmæssigt konsultere din læge. Der kræves under alle omstændigheder lægehjælp, især i tilfælde af usædvanlige symptomer eller bivirkninger fra ordineret medicin. Hvis symptomerne ikke aftager eller endda øges i intensitet, indikeres yderligere behandling i en specialistklinik. Lægen kan henvise patienten til en passende specialist og om nødvendigt også involvere en terapeut.





.jpg)












.jpg)