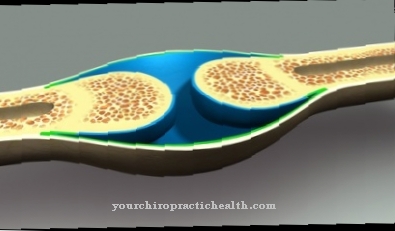
Det Blodplader vedhæftning er en del af hæmostase, hvor blodplader fastgøres til kollagen. Dette trin aktiverer blodpladerne.
Hvad er blodpladeadhesion?

Den primære hæmostase - hæmostase - finder sted i 3 faser. Det første trin er blodpladeadhæsion efterfulgt af reversibel blodpladeaggregering og dannelsen af en irreversibel blodpladeprop.
Hæmostase har til opgave at reparere sårede kar så hurtigt som muligt, så blodtabet forbliver så lavt som muligt. Derfor, når endotelet er skadet, sker vasokonstriktion øjeblikkeligt. Sammentrækningen af karene betyder også, at blodet flyder langsommere.
Dette understøtter det næste trin: blodpladeadhæsion. Blodpladerne (thrombocytter) fastgøres til subendotheliale strukturer såsom kollagen. Denne akkumulering initieres direkte af kollagenreceptoren og indirekte af den såkaldte von Willebrand-faktor. Vedhæftningen aktiverer blodpladerne, og den reversible blodpladeaggregation initieres. Så blodpladerne samles tæt sammen, og til sidst dannes et irreversibelt blodpladeprop.
Funktion & opgave
Funktionen af blodpladeadhæsion er en interaktion mellem von Willebrand-faktoren og forskellige glycoproteiner. På molekylært niveau er det en ligand-receptor-interaktion. Liganden er den såkaldte von Willebrand-faktor, og den vigtigste thrombocytiske receptor er GP Ib / IX-komplekset.
Akkumulering af blodplader på subendotheliale overflader formidles af GP Ia / IIa-receptorkomplekset - kollagenreceptoren. Von Willebrand-faktoren (vWF) har også en indirekte indflydelse på dette. Dette er et stort glycoprotein, der frigøres fra det skadede endotel. Det kan danne broer mellem specielle membranreceptorer på blodpladerne (GP Ib / IX-kompleks) og kollagenfibre. Fibronectin og thrombospondin er også involveret i denne brodannelse. De eksponerede kollagenstrukturer interagerer også uden vWF med GP Ia / IIa og GP VI på blodpladeroverfladen. Begge reaktioner bidrager til, at blodpladerne ruller langs karvæggen og til sidst klæber fast.
Sammendrag: Kollagenreceptoren fører til et enkelt lag af blodplader. Von Willebrand-faktoren får thrombocytterne til at klæbe fast via GP Ib / IX.
Denne blodpladeadhæsion i kombination med vasokonstriktion fører til en initial reduktion i blødning. Det er også vigtigt for aktiveringen af blodpladerne. Aktiveringen af blodpladerne involverer også frigivelse af adenosindiphosphat (ADP), fibrinogen, fibronectin, vWF og thromboxan A2.
Den reversible blodpladeaggregering initieres af blodpladeaktiveringen. Blodplader pakkes tæt sammen via fibrinogen broer. Vasokonstriktion intensiveres yderligere ved flugt af blodplasma ind i interstitium. Trombin får blodpladerne til at smelte sammen til en homogen masse, den irreversible blodpladeprop. Dannelsen af den irreversible blodpladeprop og vasokonstriktion sikrer, at i tilfælde af mindre kvæstelser forekommer midlertidig hæmostase inden for kort tid.
Primær hæmostase kan inhiberes farmakologisk. F.eks. Acetylsalicylsyre (f.eks. Aspirin®), der undertrykker syntesen af thromboxan A2. Yderligere blodpladefunktionsinhibitorer er ADP og GP IIb / III en antagonister. Disse lægemidler bruges ofte midlertidigt, når de ligger sengeliggende, som f.eks. Før og efter operationen. De tjener til at hæmme blodkoagulation og derved undgå trombose og emboli. Denne procedure kaldes tromboseprofylakse.
Du kan finde din medicin her
➔ Medicin til sårbehandling og kvæstelserSygdomme og lidelser
Blodpladernes vedhæftningstendens (vedhæftning) kan måles ved hjælp af definerede glasoverflader eller på glasperlefiltre (retention). En utilstrækkelig funktion af blodpladeadhæsionen manifesterer sig primært i den øgede tendens til blødning.
Trombocytadhæsionsforstyrrelser er arvelige. De er baseret på en forstyrret interaktion mellem blodpladerne og det vaskulære endotel. Årsagen til denne lidelse kan for eksempel være en mangel på von Willebrand-faktoren, som det er tilfældet med Willebrand-Jurgens syndrom. Denne sygdom er arvet i næsten alle tilfælde. Erhvervede former er hidtil kun blevet beskrevet meget sjældent. Syndromets sværhedsgrad og sværhedsgrad kan variere. Sygdommen udvikler sig ofte meget let, så sygdommen ofte forbliver ubemærket i lang tid.
Groft kan man skelne mellem 3 typer af sygdommen. Type I har en kvantitativ mangel i von Willebrand-faktoren. Denne form er den mest almindelige, den viser meget milde symptomer og giver ofte patienten mulighed for at leve et normalt liv. Kun blødningstiden er lidt længere, og patienter får hyppigere sekundær blødning under operationer. I type II er derimod en kvalitativ defekt i Willebrand-faktoren. Denne form er den næst mest almindelige, men berører kun 10-15% af alle patienter med Willebrand-Jürgens syndrom. Type III har en meget alvorlig forløb, men er den mindst almindelige.
Sygdommen diagnosticeres på laboratoriet, hvis der er symptomer. Mængden og aktiviteten af von Willebrand-faktoren måles her. Langtidsbehandling er normalt ikke nødvendig for diagnose. Desmopressin, som øger mængden af von Willebrand-faktor fem gange, gives kun til dem, der er berørt før operationer.
Bernard-Soulier-syndrom forekommer på den anden side meget sjældnere. Forstyrrelsen af blodpladeadhæsion skyldes en arvelig defekt i membranreceptoren for von Willebrand-faktoren (GP Ib / IX). Denne sygdom er også forbundet med en øget tendens til blødning. Imidlertid er spontan blødning sjælden. Diagnosen stilles igen på laboratoriet, og behandling er sjældent nødvendig på grund af de milde symptomer. Patienter skal kun være forsigtige med ikke at tage nogen blodpladeaggregationshæmmere, såsom Aspirin®. Disse kan føre til alvorlige blødningskomplikationer. Blodpladerkoncentrater er kun substitueret i akutte tilfælde, såsom efter stort blodtab.















.jpg)