Lymfocytter, som selv er opdelt i en række manifestationer med forskellige opgaver, repræsenterer en undergruppe af leukocytter.Med nogle få undtagelser er de en del af det erhvervede immunsystem, og deres relative andel i det samlede antal leukocytter er normalt 25 til 45 procent af leukocytterne . Hvis den relative andel eller det absolutte tal falder til under en bestemt værdi, er der en lymfopeni foran.
Hvad er lymfopeni?

© fotoliaxrender - stock.adobe.com
Som lymfopeni er et patologisk lavt absolut eller relativt antal lymfocytter i blodet. Lymfopeni udgør faktisk lymfocytopeni. Lymfocytter, der er en undergruppe af leukocytter, de hvide blodlegemer, kan selv opdeles i en mangfoldighed af forskellige celletyper med forskellige opgaver i det erhvervede immunsystem.
I princippet kan lymfopeni opdeles i en absolut og en relativ form. Absolut lymfopeni er, når antallet af lymfocytter falder til under 1000 celler pr. Mikroliter blod. I tilfælde af relativ lymfopeni er andelen af lymfocytter inden for gruppen af leukocytter mindre end 15 procent eller ifølge andre forfattere mindre end 25 procent.
Der er ingen standardiseret, bindende benchmark. Normalt er den relative andel af lymfocytter omkring 20 til 40 procent af det samlede antal leukocytter. Absolut lymfopeni er mere meningsfuld med hensyn til dets fysiologiske virkning, fordi den relative værdi afhænger af det samlede antal leukocytter.
Hvis for eksempel det absolutte antal lymfocytter er i det normale interval, og det absolutte antal af de resterende leukocytter øges patologisk, kunne en lymfopeni trækkes matematisk ud af dette, skønt det er en stigning i leukocytterne, dvs. leukocytose.
årsager
Lymfopeni kan opstå fra en lang række årsager. Lymfopeni er ikke altid forårsaget af en specifik sygdom. For eksempel kan specifikke infektioner forårsage en stærk stigning i granulocytter, således at en stærk stigning i antallet af leukocytter resulterer i en relativ lymfopeni.
Absolutt lymfopeni kan være forårsaget af en række forskellige virale og autoimmune sygdomme, såsom HIV, mæslinger og gul feber, samt multippel sklerose (MS), cøliaki, Hodgkins sygdom eller reumatoid arthritis. HIV-infektion er den mest almindelige årsag til infektionsrelateret lymfopeni på verdensplan.
Typisk er forskellige former for leukæmi også årsagen til lymfopeni. I mange tilfælde er faldet i lymfocytter forårsaget af uønskede bivirkninger af medikamenter, såsom immunsuppressiva, cytostatika eller glukokortikoider (kortisonpræparater).
Proteinundernæring er, som det er almindeligt i nogle udviklingslande, den førende årsag til lymfopeni på verdensplan. I sjældne tilfælde er det en medfødt immundefekt, der forårsager et reduceret antal lymfocytter fra fødslen.
Symptomer, lidelser og tegn
Lymfopeni er ikke ledsaget af typiske klager eller symptomer, men er oprindeligt temmelig iøjnefaldende. Dette er også grunden til, at sygdommen ofte kun opdages under en blodprøve af andre grunde.
Ledsagende symptomer, tegn og klager svarer normalt til den årsagssygdom, medmindre lymfopenien skyldes andre årsager. F.eks. Udløses ikke symptomer på en hæmatologisk sygdom, såsom eksem, udvidede kapillærer med blødning og andre tegn af lymfopeni, men af den hæmatologiske sygdom.
Diagnose & sygdomsforløb
Absolut eller relativ lymfopeni kan diagnosticeres på et laboratorium ved hjælp af blodtællingen. På grund af manglen på specifikke symptomer finder undersøgelsen imidlertid normalt ikke sted, fordi ingen årsag kan identificeres. Ofte opdages sygdommen kun ved en tilfældighed under en undersøgelse af andre grunde.
Situationen ændres kun, når patienten klager over hyppigt gentagne infektioner. Medfødt eller erhvervet immundefekt kan derefter mistænkes. I disse tilfælde kan en blodprøve give information om den absolutte mængde og den relative fordeling af de forskellige leukocytter og dermed også lymfocytter.
Sygdomsforløbet, som normalt er en bivirkning af en underliggende sygdom, afhænger af forløbet af den underliggende sygdom. Lymfopeni kan derfor udvikle sig på helt forskellige måder. Kursusformerne dækker derfor et meget andet spektrum, der spænder fra uskadelig til alvorlig - for eksempel ved MS eller leukæmi.
Komplikationer
I de fleste tilfælde fører lymfopenien ikke til karakteristiske eller specielle symptomer, der kun taler for denne sygdom. Af denne grund anerkendes det kun relativt sent, så patienten behandles for sent. Normalt kan det kun diagnosticeres med en blodprøve.
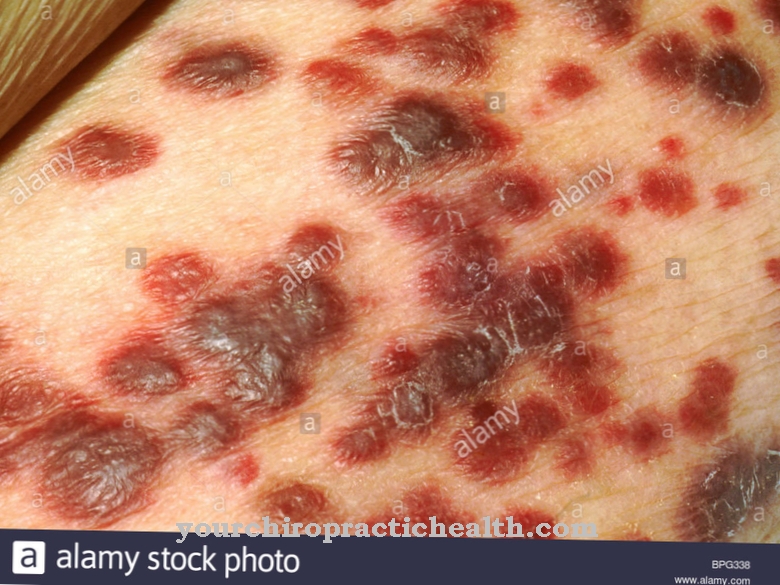
De berørte kan lide af forskellige typer blødninger, der opstår uden særlig grund. Dette fører ikke altid til begrænsninger eller andre komplikationer. Blødningen eller hævelsen fører sjældent til smerter eller andre begrænsninger i den berørte persons hverdag. Desuden lider de berørte ofte infektioner og betændelse. Det videre forløb af lymfopenien afhænger meget af den underliggende sygdom, der forårsager den, så et almindeligt sygdomsforløb normalt ikke kan forudsiges.
Behandling af sygdommen er primært rettet mod den underliggende sygdom. Det kan heller ikke universelt forudsiges, om dette vil føre til komplikationer. I mange tilfælde kan symptomerne imidlertid begrænses af en stamcelletransplantation, så patientens forventede levetid ikke falder.
Hvornår skal du gå til lægen?
Hvis du bemærker feber, ubehag eller andre tegn på lymfopeni, skal du kontakte læge. De berørte skal kontakte deres læge øjeblikkeligt og få symptomerne afklaret, især hvis der opstår symptomer som gulsot, blødning eller hudændringer. Betændelse, eksem og forstørrede kapillærer skal også undersøges af en læge under alle omstændigheder, da der kan være en alvorlig sygdom. Lymfopenien udvikler sig normalt lumsk og forårsager kun klare symptomer i det sene stadie.
Derfor skal du se en læge ved de første tegn på sygdom. Risikogrupper inkluderer kræftpatienter såvel som mennesker, der har lungebetændelse eller andre bakterielle eller virale sygdomme. Enhver, der nogensinde har haft rubella eller svær betændelse, skal tale med deres læge, hvis der er tegn på lymfopeni. De kan diagnosticere sygdommen og om nødvendigt indkalde forskellige specialister, såsom hudlæger for mulige hudproblemer, internister til organsygdomme og neurologer og fysioterapeuter til neurologiske og fysiske klager.
Behandling og terapi
Effektiv behandling af lymfopeni har til formål at behandle den underliggende sygdom. Dette antager, at den underliggende sygdom er diagnosticeret pålideligt og kan behandles effektivt. I tilfælde af lymfopeni forårsaget af bivirkninger af medikamenter kan det være tilstrækkeligt at erstatte lægemidlet med andre lægemidler med alternative aktive ingredienser.
Hvis en medfødt immundefekt fører til en kronisk mangel på immunglobuliner, og der resulterer i hyppige infektioner, kan intravenøs indgivelse af gammaglobuliner med antistofegenskaber indikeres. Hvis infusionen med gammaglobuliner ikke har den ønskede effekt, er den sidste udvej en hæmatopoietisk stamcelletransplantation. Lymfopeni forårsaget af proteinundernæring kan behandles og hærdes meget let ved at spise proteinrige fødevarer.
Du kan finde din medicin her
➔ Lægemidler til at styrke forsvaret og immunforsvaretOutlook og prognose
Prognosen for lymfopeni afhænger af den underliggende sygdom. Hvis det er en virussygdom, er den i mange tilfælde helbredelig. Den aktuelle sygdom behandles i medicinsk behandling og helbredes ofte fuldstændigt inden for et par uger eller måneder. På samme tid normaliseres antallet af leukocytter uafhængigt. Ved en kronisk virussygdom forværres prognosen. Langvarig terapi bruges her for at lindre symptomerne. Der forventes dog ikke bedring.
I den nuværende underernæring kan den berørte person uafhængigt opnå tilstrækkelig ændring.Ved at ændre fødeindtaget ændres betingelserne i organismen. Organismen bringes automatisk i ligevægt gennem produktionen af leukocytter. Hvis ændringen i diæt implementeres med succes for livet, kan der dokumenteres permanent frihed for symptomer.
I særligt alvorlige tilfælde har patienten brug for en stamcelletransplantation. Dette viser den sidst mulige behandling for nogle af de berørte. Organismen er allerede klart svækket, og andre behandlingsmetoder har ikke været succesrige. Transplantation er forbundet med forskellige risici og bivirkninger. Ikke desto mindre kan det medføre de ønskede ændringer i tilfælde af en kronisk mangel eller medfødt immunmangel. På trods af alt er patienten nødt til at optimere sin livsstil og tilpasse den til organismenes behov for at opnå permanent frihed for symptomer. Ellers vil symptomerne vende tilbage.
forebyggelse
Der er ingen direkte forebyggende foranstaltninger, der kan forhindre forekomst af lymfopeni, fordi sygdommen normalt vises som en bivirkning af en anden underliggende sygdom. Der er imidlertid enkle forebyggende foranstaltninger for de to førende globale årsager til lymfopeni.
På den ene side er det den diætrelaterede form forårsaget af kronisk proteinmangel og lymfopeni forårsaget af HIV-infektion. I det førstnævnte tilfælde ville berigelse af kosten med proteiner have en forebyggende virkning, og i sidstnævnte tilfælde kunne effektiv beskyttelse mod infektion med HIV-virus vurderes som forebyggende.
Efterbehandling
Fordi symptomerne er tvetydige, genkendes lymfopeni ofte sent. Behandlingen finder derfor først sted efter den sene diagnose. Da både sygdommen og behandlingen er relativt kompliceret, er opfølgningspleje rettet mod at forsøge at tackle situationen godt. De syge er mere modtagelige for betændelse og infektioner og er nødt til at tilpasse deres hverdag til sygdommen. Dette kan føre til psykologiske forstyrrelser, som nogle gange bør afklares af en psykolog. Terapi eller kontakt med andre berørte mennesker kan hjælpe med til bedre at acceptere sygdommen. Dette kan øge trivsel, uanset om behandlingen stadig varer.
Et generelt forløb for lymfopeni kan normalt ikke forudsiges, da dette afhænger af den underliggende sygdom, der forårsager den. For at kunne behandle lymfopeni skal den underliggende sygdom først identificeres og bekæmpes. Om behandlingen vil føre til komplikationer eller ubehag kan kun estimeres fra sag til sag. I de fleste tilfælde kan symptomerne reduceres ved en stamcelletransplantation. Levetiden for den syge reduceres derefter ikke.
Du kan gøre det selv
I tilfælde af lymfopeni er patientens evne til at hjælpe sig selv relativt begrænset. I dette tilfælde skal patientens underliggende sygdom primært behandles, skønt en generel erklæring om midlerne til selvhjælp ikke er mulig og ikke giver mening.
Men hvis lymfopenien er forårsaget af visse lægemidler, skal disse lægemidler ændres eller seponeres. En ændring i medicin bør kun foretages efter konsultation af en læge for at undgå komplikationer. Ofte kan lymfopeni imidlertid kun behandles ved transplantation af stamceller. Her er den pågældende heller ikke længere i stand til at hjælpe sig selv.
Generelt bør den berørte tage det roligt med denne sygdom for at undgå yderligere infektioner eller sygdomme. Undgå unødvendig indsats. Hvis lymfopenien fører til psykologiske klager, er det meget nyttigt at tale med dine forældre eller venner. Ligeledes kan kontakt med andre mennesker, der er berørt af lymfopeni, ofte have en positiv effekt på sygdomsforløbet, da det fører til udveksling af oplysninger. Disse kan synes at være nyttige i hverdagen og forbedre livskvaliteten for de berørte.

.jpg)

.jpg)













.jpg)