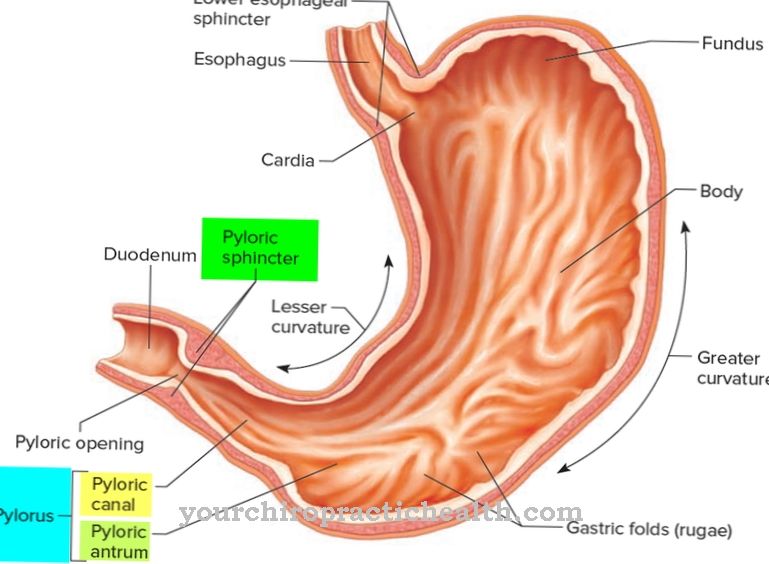
Det Palliativ medicin beskæftiger sig med den medicinske behandling af sygdomme, der ikke længere er hærdelige og begrænser levetiden. Det handler ikke om at forlænge livet, men om at forbedre patientens livskvalitet. Alle behandlinger udføres med samtykke fra den pågældende.
Hvad er palliativ medicin?

Udviklingen af palliativ medicin var det nødvendige svar på den stigende tabu over døende i moderne tid på grund af individualisering, sekularisering af samfundet og svækkelsen af familien. I 1967 grundlagde den engelske læge Cicely Saunders St. Christopher's Hospice i London.
Længe før det påpegede hun gentagne gange klagerne i plejen af alvorligt syge og døende mennesker på hospitaler. Der blev kun truffet foranstaltninger for at forlænge livet, men disse forbedrede ikke livskvaliteten for patienterne. I sit koncept forfulgte hun målet om at gøre det muligt for terminalt syge patienter, der ikke længere har udsigt til en kur til at leve i værdighed og så vidt muligt fri for symptomer indtil slutningen af deres liv.
I Tyskland begyndte udviklingen af palliativ medicin i 1980'erne med oprettelsen af de første hospicer. Først i 1990'erne begyndte palliativ medicin imidlertid hurtigt at udvikle sig. Formålet med palliativ behandling er at sikre livskvaliteten gennem omfattende medicinsk, sygeplejerske eller psykosocial pleje for de berørte og deres pårørende.
Behandlinger og behandlingsformer
I palliativ medicin behandles patienter med uhelbredelige sygdomme såsom avanceret kræft, alvorlige hjerte-kar-sygdomme, progressive sygdomme i de indre organer, AIDS og også dødelige neurologiske sygdomme (såsom ALS). Ondartede tumorer repræsenterer den største andel i hospicer og palliative afdelinger.
Palliativ medicin kræver, at forskellige specialister arbejder sammen i et team. På den ene side skal den medicinske og på den anden side pleje og psykosocial pleje af patienterne sikres. Medicinsk behandling inkluderer symptomkontrol og lindring af symptomer gennem behandlingsmetoder, der ikke lægger yderligere belastning på den berørte. De vigtigste symptomer, der behandles i lindrende behandling inkluderer smerter, svaghed, træthed eller åndedrætsbesvær.
Smerter lettes normalt ved medikamentel behandling. Niveau 1-medicin såsom metamizol bruges til mild smerte. En høj smerteintensitet kræver også ofte brug af svage eller endda stærke opiater i niveau 2 og 3. I tilfælde af åndenød og kvalme findes der lignende graduerede terapier til medicinsk brug. I særlige krisesituationer er foranstaltninger som invasiv ventilation eller lindrende operationer mulige inden for rammerne af mulighederne og med hensyn til chancerne for succes for en midlertidig forbedring af symptomer. Det skal altid overvejes, om behandlingen er nødvendig eller endda yderligere stressende for patienten.
Målet med terapi er altid rettet mod at lindre symptomerne. Fysioterapi eller fysiske forhold kan ofte lindre symptomerne. Den anden søjle i palliativ medicin er baseret på pleje og psykosocial pleje af patienten. Denne del af terapien bliver mere og mere vigtig, efterhånden som sygdommen skrider frem. Kombinationen af symptombehandling og psykologisk pleje bidrager til en høj livskvalitet, selv i livets sidste faser. Det er også vigtigt at medtage nære slægtninge i det overordnede behandlingskoncept. I den sidste fase af livet er dette en betryggende følelse for både patienten og deres pårørende.
Du kan finde din medicin her
➔ Medicin mod hukommelsesforstyrrelser og glemsomhedDiagnose & undersøgelsesmetoder
I palliativ medicin gælder princippet for at bruge så lidt teknologi som muligt. Stressfulde diagnostiske procedurer bør undgås. Patientens største lidelse er velkendt. Inden for det medicinske område af palliativ medicin handler det hovedsageligt om at kontrollere symptomer. Det er ofte urimeligt for patienten at undersøge årsagen til nyligt forekommende symptomer.
Oftest er det begyndelsen på et nyt sygdomsstadium, hvor yderligere organer påvirkes. Mangfoldigheden af svigtssymptomer skal behandles på en sådan måde, at patienten får livskvalitet. Mindre belastende tests, såsom laboratorieundersøgelser for blod, sekretion, afføring eller urin, skal udføres. Ændringer i blodtællingen eller i de andre biologiske prøver kan give indikationer på yderligere ændringer, der kan kontrolleres i forbindelse med palliativ medicin uden stressende behandlingsformer.
Infektioner kan ofte undertrykkes igen gennem medicinsk behandling. I tilfælde af ubalancer i mineralbalancen kan en anden diætkomposition eller tilsætning af yderligere mineraler hjælpe. I undtagelsestilfælde, i tilfælde af en sundhedskrise, kan en billeddannelsesprocedure være nyttig for at opdage pludselige ændringer såsom tarmobstruktion, urinobstruktion eller andre og til at indlede øjeblikkelig akutbehandling. Hovedfokus er dog på medicinsk og psykosocial støtte til den alvorlige underliggende sygdom.
Som allerede nævnt er formålet med palliativ medicin at opretholde livskvalitet indtil livets udgang på trods af sygdommens sværhedsgrad. Ud over medicinsk behandling spiller den psykosociale komponent af terapi ofte en endnu større rolle. Det er vigtigt at bemærke nogle vigtige principper for palliativ medicin. Et af principperne er at fortælle patienten sandheden om hans tilstand og at give ham orientering til sine beslutninger. På dette grundlag bør patienten beslutte autonomt om behandlingsforanstaltninger. Terapi må ikke føre til en forværring af lidelsen, selvom det skulle være livsforlængende. Social kontakt er især vigtig i palliativ medicin.






.jpg)
.jpg)


.jpg)